
体外受精を含む不妊治療は高額なイメージがあるかもしれませんが、2022年4月から保険適用が拡大され、体外受精についても自己負担は3割に軽減されました。 本記事では、2025年最新の費用目安や助成制度の活用法、さらに妊娠率を高めるためのポイントまでわかりやすく解説します。
体外受精の基本的な流れと特徴
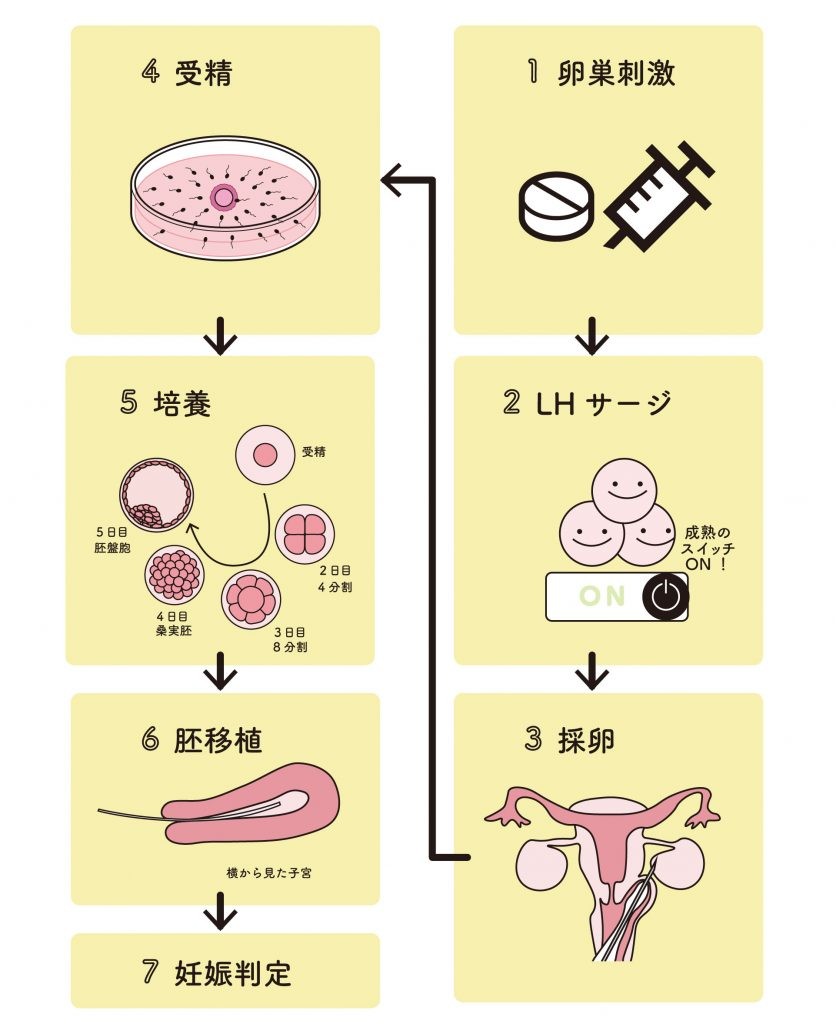
体外受精(顕微授精)の流れは次のとおりです。
1.1回の採卵で複数の卵子をとるため、注射や薬を使用する
2.卵子を成熟させるためにLHサージを起こす
3.卵巣から卵子を取り出す(採卵)
4.体外で卵子と精子を受精させる
5.数日間培養し、妊娠しやすい状態まで発育させる
6.受精卵(胚)を子宮へ戻す(胚移植)
7.胚移植から約10日後、着床の有無を血液検査で確認する
体外受精(顕微授精)は、良好な受精卵を選んで移植できるため、人工授精より高い妊娠率が期待できます。一方で高度な技術を要するため、人工授精と比べて通院回数が増え、費用も高めになります。 体外受精の詳しい治療ステップについては【体外受精の流れはこちら】をご覧ください。
関連記事:体外受精とは
体外受精の保険適用条件|何歳まで・何回まで?

体外受精・顕微授精は、2022年4月から健康保険の対象となり、自己負担は3割に軽減されました。ただし、すべてのケースで保険が使えるわけではなく、年齢と回数に条件が定められています。
| 治療開始時の女性の年齢が40歳未満 | 1子につき最大6回まで |
| 治療開始時の女性の年齢が40歳以上43歳未満 | 1子につき最大3回まで |
「1子につき」という表現のとおり、出産を経て次の妊娠を目指す場合は、再び回数がリセットされます。なお、年齢制限は女性にのみ設けられており、男性には制限がありません。不妊治療の保険適用については、以下の記事でも詳しく紹介しています。
関連記事:【不妊治療】2022年4月から保険適用に|適用条件やメリットについて解説
年齢・回数制限を超えるとどうなる?
保険適用外となった場合、治療は自由診療(全額自己負担)になります。ただし、保険診療で得られた凍結胚は破棄せずに、そのまま自由診療で使用を継続可能です。
そのため、例えば、着床前診断(PGT-A)や着床不全の治療(タクロリムス、ERP、PRPなど)、保険対象外の治療を凍結胚に対して行うこともできます。
体外受精・顕微授精の費用比較(保険適用 vs 自費)
体外受精や顕微授精は、不妊治療の中でも費用が大きな負担になりやすい治療です。2022年4月の保険適用により、自己負担は3割に軽減されました。ここでは、保険診療と自由診療の費用の目安をまとめました。
| 保険診療 | 自由診療 | |
|---|---|---|
| 体外受精 | 約10~20万円 | 60万円くらいから |
| 顕微授精 | 約10~20万円 | 70万円くらいから |
上記の金額はあくまで目安です。実際の費用は、排卵誘発の方法や採卵数、受精方法,
凍結胚数やオプショナル治療の有無によって大きく変わります。次に、代表的な2つのケースをシミュレーションとしてご紹介します。
【保険診療】体外受精の費用シミュレーション

体外受精は複数の治療法があります。ここでは、一例として2パターンの体外受精シミュレーション(保険適用後)をご紹介します。
関連記事:体外受精のスケジュール(モデルシミュレーション)
薬をなるべく使わない場合
【治療内容】
• フェマーラ(低刺激)で排卵を誘発する
• 受精後は5日間培養(胚盤胞)し、新鮮胚移植を行なう
• オプショナル治療はしない
| 項目 | 費用 |
|---|---|
| 生殖補助医療管理料 | 900円 |
| 診察・検査・薬 | 約1万3,000円 |
| 採卵1個 | 1万6,800円 |
| 受精(コンベンショナルIVF) | 1万2,600円 |
| 培養(胚盤胞加算1個) | 1万8,000円 |
| 新鮮胚移植 | 2万2,500円 |
| 合計金額 | 約8万4,000円 |
※費用ページを引用
採卵あたりの妊娠率の高さを重視した場合
【治療内容】
• 経口薬と注射で排卵を誘発する
• 受精後は5日間培養(胚盤胞)し、すべて胚凍結する
• 翌周期以降に、凍結融解胚移植を行なう
• オプショナル治療も実施[*=オプション]
| 項目 | 費用 | |
|---|---|---|
| 採卵周期 | 生殖補助医療管理料 | 900円 |
| 診察・検査・薬 | 約3万5,000円 | |
| 採卵10個 | 3万1,200円 | |
| 受精(コンベンショナルIVF) | 1万2,600円 | |
| 培養(胚盤胞加算5個) | 3万7,500円 | |
| タイムラプス培養* | 2万5,000円 | |
| 胚凍結(5個) | 2万1,000円 | |
| 移植周期 | 生殖補助医療管理料 | 900円 |
| 診察・検査・薬 | 約1万5,000円 | |
| レーザーアシステッドハッチング* | 3,000円 | |
| ヒアルロン酸培養液* | 3,000円 | |
| SEET法* | 2万円 | |
| 凍結融解胚移植 | 3万6,000円 | |
| 合計金額 | 約24万1,100円 |
※費用ページを参照
体外受精の自己負担額を軽減する制度

合計:約体外受精は保険適用により費用が軽減されましたが、それでも1回あたり十数万円以上かかることが多く、家計にとって大きな負担となります。ここでは、経済的な負担を和らげるために利用できる主な制度をご紹介します。
高額療養費制度
保険診療では、同じ月に支払った医療費が所得に応じた上限額を超えた場合、その超えた分が払い戻される「高額療養費制度」を利用できます。 例えば、3割負担の方の1ヵ月の治療費が30万円でも、実際の自己負担額は以下の金額が上限となり、差額は払い戻されます。
| 所得水準 | 1ヵ月当たりの上限額 |
|---|---|
| 年収約1,160万円~ | 25万4,180円 |
| 年収約770~1,160万円 | 17万1,820円 |
| 年収約370~770万円 | 8万7,430円 |
| ~年収約370万円 | 5万7,600円 |
| 住民税非課税者 | 3万5,400円 |
つまり、保険診療の場合、体外受精の費用がいくらであっても、上記の上限額を超えて自己負担することはありません。
民間の医療保険
体外受精では「採卵手術」「受精」「胚培養」「胚凍結」「胚移植」などが“手術”として扱われるため、女性側が民間の医療保険に加入している場合、給付金の対象になります。
さらに、【先進医療特約】がついていれば、自由診療である先進医療についても給付の対象になります。加入している保険の契約内容によって適用範囲は異なるため、事前に確認しておくことをおすすめします。
自治体の助成制度
現在、全国の約75%の自治体で、体外受精の一部費用を助成する制度があります。
例えば東京都では「保険診療と併用して行う先進医療」に対し、1回あたり上限15万円を最大6回まで助成します。都道府県のほか、市区町村でも不妊治療や検査への助成制度を設けているところが増えており、都道府県の助成に加えた上乗せにより、ダブルの助成が受けられる場合もあります。
制度の内容や条件は自治体ごとに異なるため、お住まいの地域の公式ホームページで必ず確認しておきましょう。
医療費控除
1年間に支払った医療費が10万円(または所得の5%)を超えた場合、確定申告で医療費控除を受けることができます。
体外受精の費用はもちろん、通院時の交通費や薬代も対象です。家族の医療費と合算できる点も覚えておくと良いでしょう。
保険診療と自費診療の違いは?併用できる?

体外受精には、保険診療と自費診療の2種類があります。
保険診療
・国が定めた範囲内の治療が対象
・自己負担は原則3割
・費用を抑えながら標準的な治療を受けられる ・「先進医療」を併用することで、妊娠率の向上が期待できる可能性がある
自費診療
・保険適用外の薬や治療法を選択できる
・着床前診断(PGT-A/SR)、着床不全の治療(タクロリムス、ERP、PRPなど)が可能
・費用は全額自己負担になるが、治療の幅が広がる
保険と自費の併用はできる?
体外受精は、採卵から胚移植までを一連の治療とみなし、その全過程で保険診療と自費診療を同時に行うことはできません。これを「混合診療の禁止」といいます。
ただし、厚生労働省が認可した「先進医療」に限っては、保険診療と併用することが認められています。この場合、先進医療の費用は全額自己負担ですが、それ以外の部分は保険診療として取り扱われます。
当院では、不妊治療に関する先進医療の多くに対応しています。気になる方はお気軽にご相談ください。
関連記事:不妊治療における先進医療とは?先進医療の基本的な内容や保険について詳しく解説
妊娠率を上げるための5つのポイント

体外受精は「卵子・精子の質」、「治療方法」「医療チームの技術力」によって妊娠率が大きく変わります。
1. 早めに体外受精へ進む
タイミング法や人工授精を3~6回実施しても結果が出ない場合、体外受精への移行を早めることが妊娠への近道です。卵子・精子の質は年齢によって老化し、治療では改善できないため、「早く体外受精に進んで、早く不妊治療を終える」ことが重要だと思います。
2. 卵巣刺激を個別化する
妊娠率は「成熟卵の数」に比例します。そのため、1回の採卵で複数の卵子を採取するためには、同じような方法を全員に行うのではなく、その周期に発育する可能性がある卵胞(AFC)と卵巣の状態などの個別条件に応じて卵巣刺激を調整すること大切です。特に卵巣予備能が低い方では、卵巣刺激の工夫が移植胚の質や数に関係し、採卵あたりの累積妊娠率に直結します。
3. 卵子をしっかり成熟させる
最短の妊娠のために大切なのは、成熟した卵子を複数獲得することです。体外受精の経験が豊富な生殖専門医が採卵日を適切に見極め、LHサージ(トリガー)はデュアルトリガーで実施することが成熟率を高め、良好な胚盤胞へ育つ可能性を高めます。
4. 熟練した培養士と設備
受精率や胚盤胞到達率は、培養士の技術や培養室の環境で大きく変わります。医療機関を選ぶ際は、妊娠率だけでなく「胚盤胞まで育つ割合」や「良好胚盤胞(4BB以上)の割合」にも注目しましょう。
また、胚を凍結する際には「4未満やBC未満の胚も凍結するかどうか」を確認しておくことが大切です。妊娠の可能性とコストのバランスを踏まえ、培養士と相談しながら最終的により良好な胚を選んで移植していきましょう。
5. 胚移植を個別化する
胚移植の方法(自然・低刺激・ホルモン補充)やオプション治療、移植数、ホルモン管理の仕方、移植までの時間管理は患者様ごとに最適解が異なります。採卵と同じく、移植も「個別化」が妊娠率を高める鍵です。
体外受精は「はらメディカルクリニック」にご相談ください

はらメディカルクリニックは、都内で最初の不妊治療専門クリニックとして開業し、30年以上にわたりご夫婦の妊娠をサポートしてきました。
当院の強み
- 多様な選択肢を組み合わせた 個別化治療プラン
- 専門性の高い チーム医療 によるサポート
- 共感し、妊娠実現に必要なことを明確にお伝えする姿勢
実績と特徴
- 年間3,300件の体外受精(2023年実績)
- 全国平均を大きく上回る妊娠率
- 静脈麻酔を用いた、痛みに配慮した採卵手術
- 培養士、看護師、臨床心理士の無料の相談窓口
当院では、体外受精の仕組みや当院の特徴を1回で理解できるように、無料の説明会・相談会を定期的に開催しています。
「他院で治療を受けてきたが、初めて体外受精の全体像を理解できた」と多くの方にご好評いただいています。
まとめ
体外受精は、妊娠の可能性を高める有効な治療法ですが、費用や治療内容について十分に理解しておくことが大切です。 本記事では、
- 保険適用の条件(年齢・回数制限)
- 体外受精・顕微授精の費用の目安
- ケース別の費用シミュレーション
- 自己負担を軽減できる制度(高額療養費制度・医療保険・自治体助成・医療費控除)
- 妊娠率を高めるための5つのポイント
をご紹介しました。
体外受精の成功率は、年齢や卵子・精子の質、医師や培養士の経験、そして患者様一人ひとりに合わせた治療計画によって大きく変わります。制度や選択肢を正しく理解し、自分に合った治療を選ぶことが、納得のいく結果につながります。 はらメディカルクリニックでは、多様な選択肢を組み合わせた個別化治療と、専門チームによるサポート体制で、皆様の妊娠を支えています。体外受精を検討されている方は、ぜひ一度ご相談ください。
はらメディカルクリニックは東京都内最初の不妊治療専門クリニック。
30年以上の歴史が証明する実績と成功率を持ち、これまでに26万人以上のご夫婦をお手伝いしてきました。


